Retinopatía diabética: síntomas, etapas y cómo prevenir la pérdida de visión
Publicado el 27 de abril, 2026
Retinopatía diabética: síntomas, etapas y cómo prevenir la pérdida de visión
La retinopatía diabética es una de las complicaciones oculares más serias en personas con diabetes tipo 1 o tipo 2. Aparece sin avisar, avanza en silencio y, cuando los síntomas se vuelven evidentes, el daño en la retina ya suele ser considerable. Conocer cómo se desarrolla y qué señales no hay que ignorar marca la diferencia entre conservar una buena vista y enfrentarse a una pérdida de visión progresiva.
¿Qué es la retinopatía diabética?
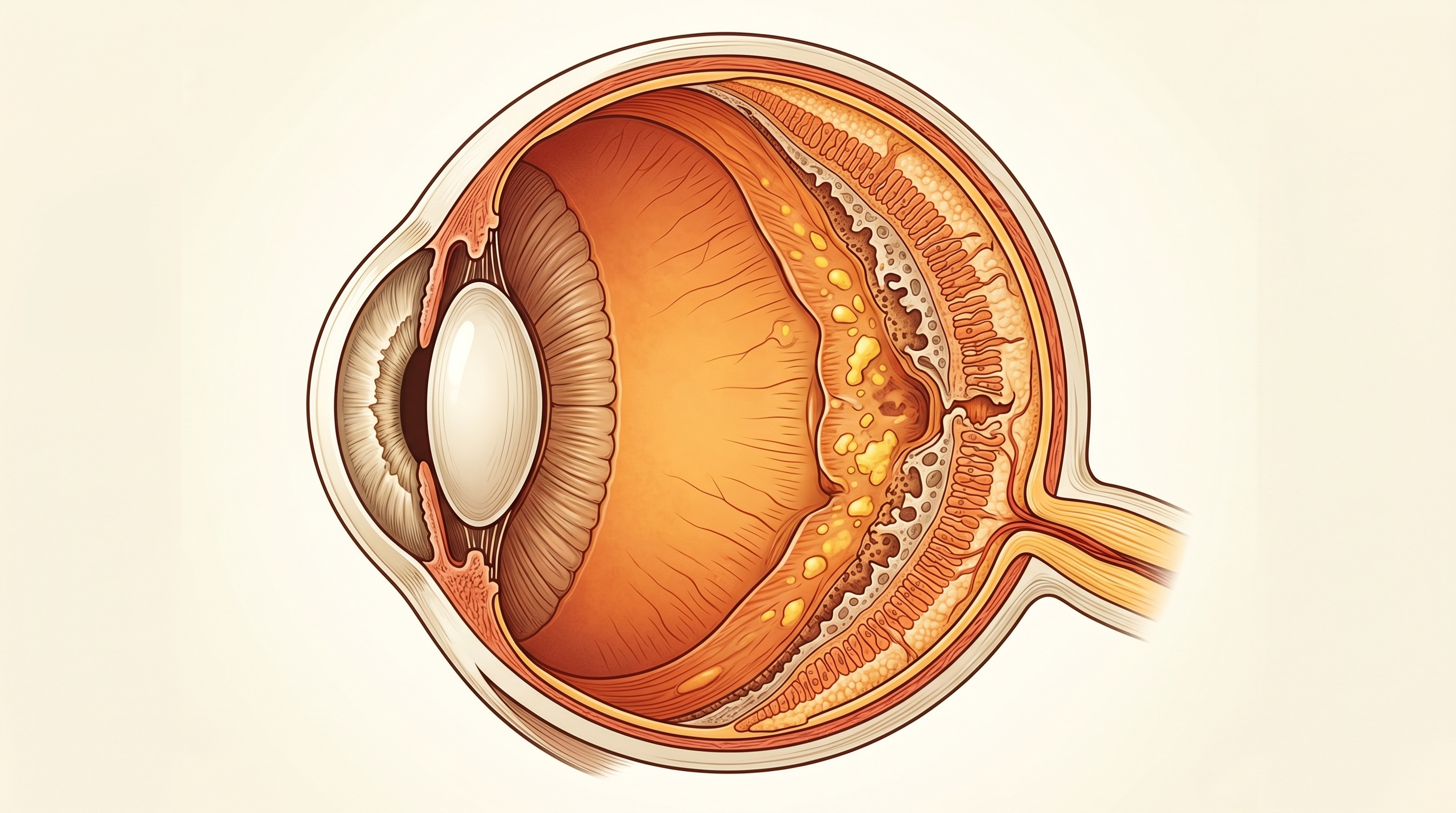
Se trata de una enfermedad ocular causada por el daño que produce la glucosa elevada en los pequeños vasos sanguíneos de la retina. La retina es esa capa fina al fondo del ojo que recibe la luz y la convierte en señales que llegan al cerebro. Cuando esos capilares se debilitan, fugan líquido o se cierran, la imagen que llega al cerebro empieza a deteriorarse.
No es una afección rara. Según datos de organismos sanitarios internacionales, alrededor de un tercio de las personas con diabetes desarrollará algún grado de retinopatía a lo largo de su vida. Y casi siempre afecta a los dos ojos, aunque a ritmos distintos.
Causas y factores de riesgo
El factor principal es la hiperglucemia mantenida durante años. Pero no es el único. Estos elementos aumentan claramente la probabilidad de desarrollar la enfermedad:
- Diabetes mal controlada (HbA1c por encima de 7%)
- Más de 10-15 años conviviendo con la enfermedad
- Hipertensión arterial
- Colesterol y triglicéridos altos
- Tabaquismo
- Embarazo en mujeres diabéticas
- Antecedentes familiares de problemas oculares
Cuanto más tiempo lleva alguien con diabetes, mayor es el riesgo. A los 20 años de evolución, la mayoría de pacientes con diabetes tipo 1 presenta algún grado de retinopatía.
Etapas de la retinopatía diabética
Retinopatía no proliferativa (RDNP)
Es la fase inicial. Los capilares de la retina empiezan a debilitarse y aparecen pequeñas dilataciones llamadas microaneurismas. Pueden filtrar líquido o sangre hacia la retina, lo que provoca hinchazón. En esta etapa la visión puede seguir siendo buena, pero el daño ya está en marcha.
Se subdivide en leve, moderada y severa según el número de microaneurismas, hemorragias puntiformes y zonas isquémicas que detecte el oftalmólogo en el examen del fondo de ojo.
Retinopatía proliferativa (RDP)
Aquí la cosa se complica. La retina, al quedarse sin oxígeno por la falta de riego, intenta compensar formando vasos sanguíneos nuevos. El problema: esos vasos son frágiles, crecen donde no deben y sangran con facilidad. Pueden causar hemorragias en el vítreo, desprendimiento de retina por tracción y, en los casos más graves, glaucoma neovascular.
El edema macular diabético merece mención aparte. Aparece en cualquier etapa, cuando el líquido se acumula en la mácula (la zona central de la retina responsable de la visión fina) y reduce la agudeza visual de forma notable.
Síntomas iniciales y avanzados
Al principio no hay síntomas. Esa es la parte más traicionera de la enfermedad. Cuando aparecen molestias, el daño suele estar avanzado. Estas son las señales habituales:
- Manchas o hilos flotantes en el campo visual (moscas volantes)
- Visión borrosa que cambia a lo largo del día
- Dificultad para distinguir colores
- Áreas oscuras o vacías en la visión
- Mala visión nocturna
- Pérdida visual repentina en un ojo
Si aparece de pronto una «lluvia» de puntos negros o una sombra que cubre parte del campo visual, hay que acudir a urgencias oftalmológicas el mismo día. Suele ser una hemorragia vítrea o un desprendimiento.
Diagnóstico
El examen clave es la revisión del fondo de ojo con la pupila dilatada. El oftalmólogo busca microaneurismas, hemorragias, exudados y vasos anómalos. Las pruebas complementarias más usadas son:
- Tomografía de coherencia óptica (OCT): muestra cortes finos de la retina y detecta el edema macular con mucha precisión
- Angiografía con fluoresceína: usa un contraste para ver cómo circula la sangre en los capilares retinianos
- Retinografía: fotografías del fondo de ojo para seguimiento
Toda persona con diabetes debería hacerse una revisión oftalmológica anual, aunque no note nada raro. Si ya hay retinopatía, los controles se acortan a cada 3-6 meses según la severidad.
Tratamiento
Fotocoagulación con láser
Es el tratamiento clásico para frenar la progresión. El láser cierra los vasos anómalos y reduce las zonas de retina sin riego para evitar que sigan estimulando la formación de nuevos vasos. No recupera la visión perdida, pero detiene el deterioro en muchos casos.
Inyecciones intravítreas de antiangiogénicos
Los fármacos anti-VEGF se inyectan directamente en el ojo y bloquean la sustancia que provoca el crecimiento de los vasos defectuosos. Han transformado el pronóstico del edema macular diabético. Suelen aplicarse cada mes al inicio y luego espaciarse según la respuesta.
Vitrectomía
Cuando hay hemorragia vítrea persistente o desprendimiento de retina, el cirujano retira el humor vítreo afectado y repara los daños internos. Es una operación delicada pero hoy se realiza con técnicas mínimamente invasivas.
Prevención: lo que sí depende de uno mismo
El control metabólico es la columna vertebral de la prevención. Mantener la HbA1c por debajo de 7% reduce drásticamente el riesgo de complicaciones oculares. Estos hábitos ayudan a proteger la retina:
- Control estricto de glucosa con automediciones regulares
- Tensión arterial dentro de objetivos (por debajo de 130/80 mmHg en diabéticos)
- Perfil lipídico adecuado, especialmente LDL bajo
- Dejar el tabaco por completo
- Actividad física moderada al menos 150 minutos a la semana
- Dieta equilibrada rica en vegetales, pescado azul y frutos secos
- Revisión oftalmológica anual sin falta
Hábitos clave: dieta y antioxidantes
Lo que comemos influye directamente en la salud retiniana. Los carotenoides como la luteína y zeaxantina se acumulan en la mácula y filtran la luz dañina. Los ácidos grasos omega-3 protegen los vasos sanguíneos pequeños. Las vitaminas para los ojos como la C, la E y el zinc complementan la defensa antioxidante.
Verduras de hoja verde, salmón, arándanos, huevos, frutos secos y legumbres son aliados naturales. Reducir el azúcar añadido, los ultraprocesados y el alcohol también pesa, no solo por la glucemia sino por la inflamación de fondo que generan.
Cuándo acudir al oftalmólogo
Sin demora si aparecen estos signos:
- Visión que empeora de un día para otro
- Aparición súbita de moscas volantes o destellos
- Sombra fija en alguna parte del campo visual
- Dolor ocular intenso acompañado de enrojecimiento
- Pérdida de visión, aunque sea breve
Y de manera programada, una revisión anual mínima si hay diabetes, aunque la vista parezca perfecta. Conviene tener presente que otras patologías oculares como las enfermedades oculares después de los 40 o la degeneración macular pueden coexistir y agravar el cuadro.
Preguntas frecuentes
¿La retinopatía diabética se cura?
No tiene cura definitiva, pero los tratamientos actuales frenan la progresión y, en muchos casos, recuperan parte de la visión perdida. La detección temprana cambia totalmente el pronóstico.
¿Puedo seguir trabajando si tengo retinopatía?
En las fases iniciales, sí. En etapas avanzadas con pérdida de agudeza visual significativa, conviene adaptar el puesto y, en algunos países, solicitar reconocimiento de discapacidad visual.
¿La diabetes tipo 2 también provoca retinopatía?
Sí. De hecho, muchas personas con tipo 2 ya presentan retinopatía en el momento del diagnóstico de la diabetes, porque suele llevar años de evolución silenciosa antes de detectarse.
¿Las inyecciones en el ojo duelen?
Se aplican con anestesia local en gotas. La mayoría de pacientes describe una molestia mínima. El procedimiento dura pocos minutos y se hace en consulta.
¿Sirven los suplementos para prevenir la retinopatía?
Los suplementos no sustituyen al control de la glucosa. Sí pueden complementar la dieta, sobre todo cuando hay carencias o factores de riesgo añadidos como edad avanzada o antecedentes maculares.